Introduzione
Oggi il percorso del paziente inizia spesso molto prima del primo contatto con la struttura sanitaria. Grazie a strumenti digitali come motori di ricerca, social network, portali di recensioni e piattaforme di prenotazione online, il paziente moderno esplora, confronta e valuta le opzioni disponibili in autonomia.
© doctful.com
Questa fase iniziale, nota come “fase zero” del Patient Journey, è prevalentemente digitale. Secondo l’Osservatorio Innovazione Digitale in Sanità – Politecnico di Milano, il 73% dei cittadini italiani cerca informazioni online sui propri sintomi o patologie prima di consultare un medico, mentre il 34% consulta le recensioni online per scegliere la struttura o il professionista più adatto.
Questi dati confermano che i touchpoint digitali giocano un ruolo centrale già nelle prime fasi del percorso: la chiarezza delle informazioni online, la facilità di reperire guide affidabili e la possibilità di prenotare direttamente tramite app o sito web sono elementi decisivi per catturare l’interesse del paziente e instaurare un rapporto di fiducia fin dal primo contatto.
Integrare una strategia digitale in questa fase significa ridurre frizioni, aumentare engagement e posizionarsi come struttura attenta alle esigenze dei pazienti moderni.
Il Patient Journey in sanità non riguarda solo il percorso clinico. Comprende ogni interazione tra paziente e struttura, prima, durante e dopo la prestazione sanitaria. Ogni esperienza è fatta di touchpoint, che possono essere:
- Fisici, come l’ingresso in struttura o l’accoglienza in reception.
- Digitali, come prenotazioni online o promemoria automatici.
- Relazionali, come una telefonata o uno scambio di informazioni con il personale.
Mappare questi touchpoint con il Patient Journey Mapping significa capire come funziona realmente il percorso del paziente, individuare criticità e aree di miglioramento e creare un’esperienza coerente e personalizzata. L’adozione di gestionali sanitari evoluti permette di gestire appuntamenti, comunicazioni e promemoria in modo strutturato, facilitando un Patient Journey più chiaro, accessibile e tracciabile.

Cos’è il Patient Journey? Scopri il percorso segreto del paziente
Il Patient Journey in sanità rappresenta l’insieme strutturato di tutte le interazioni tra una persona e una struttura sanitaria lungo il tempo. Non coincide con il solo percorso clinico, ma include anche ciò che avviene prima dell’accesso, durante l’erogazione del servizio e dopo la prestazione.
Il concetto chiave è che ogni esperienza è composta da touchpoint, ovvero momenti di contatto tra paziente e organizzazione sanitaria. Questi touchpoint possono essere:
- Fisici, come l’ingresso in struttura o l’accoglienza in reception
- Digitali, come una prenotazione online o un promemoria automatico
- Relazionali, come una telefonata o uno scambio di informazioni con il personale
Il Patient Journey Mapping è lo strumento che permette di mappare questi touchpoint in modo ordinato, rendendo visibile il percorso reale vissuto dal paziente. L’obiettivo non è descrivere come dovrebbe funzionare il servizio, ma come funziona davvero.
È importante distinguere:
- Percorso clinico → diagnosi, terapia, follow-up medico
- Percorso esperienziale → accesso, comunicazione, continuità, chiarezza
Questa distinzione consente di individuare aree di miglioramento che spesso non emergono dai soli indicatori clinici. In questo contesto, strumenti digitali per la gestione strutturata di appuntamenti, comunicazioni e promemoria, aiutano a rendere il journey coerente e tracciabile, senza dipendere dalla memoria o da processi manuali.
Perché i pazienti decidono prima di curarsi: il potere dell’esperienza
Nel contesto sanitario, il paziente non dispone degli strumenti tecnici per valutare la qualità clinica prima di iniziare un trattamento. La decisione di affidarsi a una struttura avviene quindi prima del risultato clinico e si basa su elementi indiretti ma immediatamente percepibili.
Tra questi, l’esperienza complessiva gioca un ruolo determinante.
In modo spesso inconscio, il paziente utilizza l’esperienza vissuta come indicatore di affidabilità e competenza. Alcuni fattori hanno un peso decisivo:
- Chiarezza delle informazioni ricevute
- Organizzazione e puntualità degli appuntamenti
- Qualità della comunicazione prima e dopo la visita
- Sensazione di essere seguito, non solo “trattato”
Quando l’esperienza è coerente e ben gestita, aumenta la fiducia, elemento centrale per:
- accettare un piano di cura
- proseguire il percorso senza interruzioni
- rispettare tempi, controlli e indicazioni
Al contrario, anche piccole frizioni organizzative possono generare incertezza e portare a rinvii o abbandoni.
In questo contesto, strumenti che aiutano la struttura a comunicare in modo puntuale e continuo diventano rilevanti. Ad esempio, una gestione ordinata di appuntamenti, promemoria e comunicazioni riduce l’ansia del paziente e rafforza la percezione di attenzione e professionalità. L’automazione della segreteria contribuisce a semplificare questi processi e far risparmiare tempo al personale, migliorando indirettamente l’esperienza percepita.
Approfondimenti:
Prenotazione online studio medico: 8+ vantaggi strategici basati su evidenze scientifiche
La Sanità digitale in Italia: stato dell’arte e trend di evoluzione

Il paziente del futuro è già qui: cosa si aspetta davvero
Il paziente di oggi è molto diverso rispetto al passato. Non è più un soggetto passivo che si affida senza domande, ma una persona informata, autonoma e consapevole, che arriva alla struttura sanitaria con aspettative precise.
Uno dei cambiamenti più evidenti riguarda il comportamento informativo. Prima ancora di contattare uno studio o una clinica, il paziente:
- cerca informazioni online su sintomi e trattamenti;
- confronta strutture, professionisti e servizi;
- valuta facilità di accesso, tempi e modalità di contatto.
In questo scenario, la semplicità dei processi diventa un requisito fondamentale. Il paziente moderno si aspetta procedure chiare, rapide e coerenti, simili a quelle che vive in altri servizi digitali. Prenotare un appuntamento, ricevere una conferma o un promemoria non dovrebbe richiedere sforzi o telefonate ripetute.
I dati confermano questa tendenza: secondo il Rapporto Sanità Digitale – Politecnico di Milano, la prenotazione online delle prestazioni sanitarie è passata dal 6% nel 2021 al 31% nel 2024. Inoltre, oltre il 60% dei pazienti preferisce strutture che consentano di gestire appuntamenti e referti tramite app o sito web. Questi numeri dimostrano che strumenti digitali come quelli citati nell’articolo rispondono a una domanda reale e in forte crescita.
Cresce anche l’attenzione verso la qualità dell’esperienza complessiva, non solo clinica. Comunicazioni poco chiare, attese non gestite o informazioni frammentate generano frustrazione e riducono la fiducia, anche prima della visita.
Link utile: La Sanità Digitale in Italia e i principali ambiti di innovazione
6 tappe fondamentali del viaggio del paziente: cosa succede davvero
Il Patient Journey in sanità si sviluppa attraverso fasi ricorrenti, comuni alla maggior parte delle strutture, indipendentemente dalla specializzazione. Comprendere queste fasi è essenziale per progettare un percorso coerente, ridurre frizioni organizzative e rispondere alle aspettative del paziente moderno, sempre più digitale, informato e autonomo.
Ognuna delle sei tappe del percorso non riguarda solo le azioni cliniche, ma anche emozioni, bisogni, accessibilità e punti di contatto digitali, elementi che influenzano profondamente la percezione della qualità del servizio.
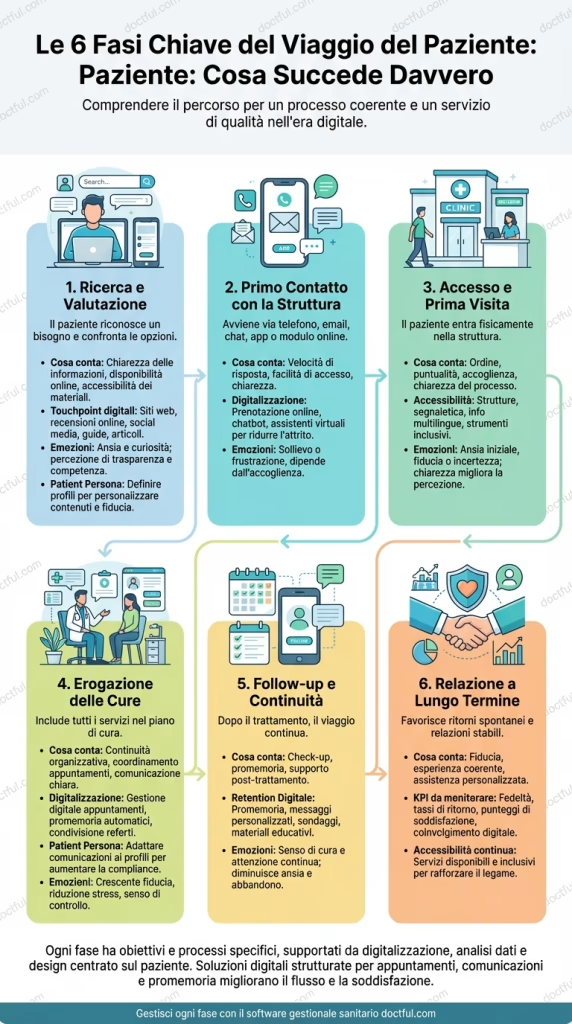
1. Ricerca e valutazione
Il paziente riconosce un bisogno e confronta le opzioni disponibili.
- Cosa conta: chiarezza delle informazioni, reperibilità online e accessibilità del materiale informativo.
- Digital touchpoint: siti web, recensioni online, social media, guide e articoli educativi.
- Emozioni: ansia e curiosità; la percezione di trasparenza e competenza influenza la decisione di contattare la struttura.
- Persona-paziente: definire profili tipici aiuta a personalizzare contenuti e messaggi, aumentando engagement e fiducia.
2. Primo contatto con la struttura
Può avvenire tramite telefono, email, chat, app o form online.
- Cosa conta: rapidità di risposta, semplicità di accesso e chiarezza delle informazioni.
- Digitalizzazione: strumenti di prenotazione online, chatbot o assistenti virtuali riducono frizioni e migliorano l’esperienza iniziale.
- Emozioni: sollievo o frustrazione a seconda della facilità di contatto e dell’accoglienza ricevuta.
3. Accesso e prima visita
Il paziente entra fisicamente nella struttura.
- Cosa conta: ordine, puntualità, accoglienza e chiarezza del processo.
- Accessibilità: strutture, segnaletica, informazioni multilingua e supporti digitali inclusivi riducono stress e confusione.
- Emozioni: ansia iniziale, fiducia o incertezza; un’esperienza chiara migliora la percezione della qualità.
4. Erogazione delle cure
Include tutte le prestazioni previste nel piano di cura.
- Cosa conta: continuità organizzativa, coordinamento degli appuntamenti e chiarezza nella comunicazione tra paziente e professionista.
- Digitalizzazione: sistemi di gestione digitale degli appuntamenti, promemoria automatici e condivisione sicura di referti.
- Persona-paziente: adattare comunicazioni e materiali alle esigenze specifiche di ciascun profilo aumenta compliance e soddisfazione.
- Emozioni: fiducia crescente, riduzione dello stress e percezione di controllo sul proprio percorso.
5. Follow-up e continuità
Dopo il trattamento, il percorso non si interrompe.
- Cosa conta: controlli, richiami e supporto post-trattamento.
- Retention digitale: reminder automatici, messaggi personalizzati, questionari di soddisfazione e materiale educativo mantengono il paziente coinvolto.
- Emozioni: senso di cura e attenzione continua; diminuiscono ansia e rischio di abbandono del percorso.
6. Relazione di lungo periodo
Un percorso ben gestito favorisce ritorni spontanei e stabilità del rapporto.
- Cosa conta: fiducia, esperienza coerente e cura personalizzata.
- KPI da monitorare: fidelizzazione, tassi di ritorno, punteggi di soddisfazione e engagement digitale.
- Accessibilità continua: mantenere i servizi disponibili e inclusivi per tutti rafforza il legame con la struttura.
Ogni fase ha obiettivi specifici e processi chiari, supportati dalla digitalizzazione, dall’analisi dei dati e dalla progettazione centrata sul paziente. Soluzioni digitali strutturate, che gestiscono appuntamenti, pazienti, promemoria e comunicazioni personalizzate, aiutano a mantenere continuità tra le fasi, riducendo errori operativi, migliorando la fluidità del percorso e aumentando la soddisfazione complessiva.
Approfondimento: Presenza online per professionisti sanitari: 7 strategie indispensabili per attrarre più pazienti

Dove il paziente si innamora (o si perde): touchpoint ed emozioni
Nel Patient Journey in sanità, i touchpoint sono tutti i momenti in cui il paziente entra in contatto con la struttura: una telefonata, un messaggio, una visita o anche un’attesa. Ogni touchpoint attiva emozioni che influenzano profondamente la percezione complessiva del servizio, spesso più dei contenuti clinici stessi.
Le emozioni più comuni lungo il percorso sono ansia, incertezza, sollievo e fiducia. Se non vengono considerate, anche processi tecnicamente corretti possono generare frizione. L’obiettivo non è “emozionare”, ma ridurre attriti emotivi attraverso interazioni chiare, coerenti e puntuali.
I problemi più frequenti nascono quando:
- le informazioni arrivano in ritardo o non arrivano affatto
- i messaggi sono incoerenti tra canali diversi
- il paziente non sa cosa succederà dopo
Al contrario, l’esperienza del paziente migliora quando i touchpoint:
- anticipano i bisogni informativi
- usano un linguaggio semplice e comprensibile
- rispettano tempi e aspettative
La qualità percepita durante queste interazioni ha un impatto diretto sulla crescita della struttura. Secondo McKinsey & Company, i pazienti che riportano un’esperienza positiva hanno 2,5 volte più probabilità di aderire completamente ai piani di cura e il 70% di probabilità in più di consigliare la struttura ad altri tramite passaparola. Questo dato evidenzia come il Patient Journey Mapping non sia solo un esercizio teorico, ma una vera strategia di crescita economica.
Approfondimenti:
Recensioni dai pazienti: 10 Tecniche Infallibili per Trasformarle in Crescita Reale
Digital transformation: Health systems’ investment priorities
Evita che i tuoi pazienti si perdano tra un appuntamento e l’altro.
Patient Journey Mapping: come trasformare la teoria in azione
Il Patient Journey Mapping diventa davvero efficace quando smette di essere un semplice esercizio teorico e si trasforma in uno strumento operativo. Il suo vero valore sta nella capacità di convertire osservazioni e dati in azioni concrete, misurabili e ripetibili.
Il primo passo è mappare il percorso reale del paziente, non quello ideale. Questo aiuta a far emergere criticità spesso invisibili dall’interno dell’organizzazione: passaggi ridondanti, mancanza di coordinamento o punti di contatto non presidiati. L’obiettivo non è solo “disegnare bene”, ma capire cosa funziona e cosa no.
Un approccio operativo al mapping consente di:
- Identificare le inefficienze che creano attrito per il paziente.
- Individuare i touchpoint ad alto impatto, su cui intervenire prima.
- Stabilire priorità chiare, evitando interventi dispersivi.
- Standardizzare i processi, mantenendo coerenza e qualità nel tempo.
Fondamentale è anche il coinvolgimento del team. Il Patient Journey Mapping funziona solo se diventa una base condivisa di lavoro, utile ad allineare ruoli, responsabilità e modalità operative.
Per progettare un percorso efficace, conoscere le fasi generali del Patient Journey non basta. È altrettanto importante identificare i diversi tipi di pazienti che si rivolgono alla struttura.
Le personas sono profili fittizi che rappresentano gruppi di pazienti con comportamenti, bisogni, abitudini e aspettative simili. Creare personas permette di:
- Personalizzare contenuti, comunicazioni e touchpoint digitali.
- Prevedere comportamenti e reazioni emotive lungo le diverse tappe del percorso.
- Pianificare servizi più efficaci e inclusivi, adatti a ciascun profilo.
Ad esempio, un paziente giovane e digitale privilegerà prenotazioni online e informazioni rapide sul sito, mentre un paziente più anziano potrebbe aver bisogno di contatti telefonici diretti e spiegazioni dettagliate. Conoscere le personas permette così di ottimizzare le risorse e migliorare l’esperienza complessiva, aumentando adesione, engagement e soddisfazione.
Strumenti digitali avanzati, come Doctful, permettono inoltre di analizzare le statistiche sui comportamenti dei pazienti, fornendo dati oggettivi per validare le personas identificate.

Accesso facile per tutti: perché l’inclusività cambia il Patient Journey
L’accessibilità è una componente fondamentale del Patient Journey e non riguarda solo il superamento delle barriere architettoniche. Un percorso di cura è efficace solo quando è chiaro, raggiungibile e utilizzabile da tutti i pazienti, indipendentemente da età, competenze digitali o condizioni personali.
In Italia, la Digital Health Literacy – cioè la capacità di trovare, comprendere e usare informazioni sanitarie online – è ancora critica: solo il 38% degli utenti ha competenze elevate (fonte: AIIM / Ministero della Salute). Questo dato conferma che l’accessibilità digitale deve essere semplice e intuitiva per non escludere le fasce più fragili e garantire un’esperienza equa a tutti.
I principali ambiti da considerare sono:
Accessibilità digitale
Siti web chiari, linguaggio semplice, percorsi di prenotazione intuitivi e compatibilità con tecnologie assistive riducono le frizioni già nelle prime fasi del contatto.
Accessibilità informativa
Informazioni poco chiare generano ansia e decisioni rimandate. Spiegazioni semplici, promemoria e comunicazioni coerenti aiutano il paziente a orientarsi e a sentirsi supportato.
Accessibilità organizzativa
Difficoltà nel prenotare appuntamenti, ricordare date o capire cosa succede dopo interrompono il percorso di cura e aumentano il rischio di abbandono.
Gestionari sanitari evoluti, che consentono di centralizzare appuntamenti, pazienti e promemoria, aiutano a ridurre errori, dimenticanze e passaggi inutili, rendendo il percorso più fluido e sicuro per tutti i pazienti.
Un Patient Journey accessibile:
- Riduce le rinunce alle cure
- Migliora la continuità assistenziale
- Rafforza la percezione di attenzione e rispetto
Link utile: Associazione Italiana per l’Informatica Medica (AIIM) / Ministero della Salute
Conclusione
Il Patient Journey Mapping non è solo un esercizio teorico: è uno strumento operativo che permette alle strutture sanitarie di migliorare la qualità dell’esperienza del paziente, ridurre frizioni e creare percorsi più chiari e inclusivi.
Conoscere le fasi del percorso, i touchpoint, le emozioni e le aspettative dei pazienti è fondamentale. Allo stesso modo, comprendere chi sono i pazienti, attraverso personas basate su comportamenti, abitudini e preferenze, consente di progettare servizi più efficaci e personalizzati.
In sintesi, un Patient Journey ben progettato trasforma ogni interazione in un’opportunità per rafforzare il rapporto tra paziente e struttura. L’integrazione di tecnologie digitali (come, ad esempio, Doctful) funge da abilitatore strategico per rendere questi processi fluidi, scalabili e misurabili nel tempo.
Punti chiave e domande affrontate
Il Patient Journey rappresenta tutte le interazioni tra paziente e struttura sanitaria, prima, durante e dopo la prestazione clinica. Non riguarda solo la cura, ma anche l’esperienza complessiva.
Include:
– Touchpoint fisici (accoglienza, visita, struttura)
– Touchpoint digitali (prenotazione online, promemoria, email)
– Touchpoint relazionali (telefonate, comunicazioni con il personale)
👉 Oggi è cruciale perché il paziente decide prima di curarsi, basandosi su:
– chiarezza delle informazioni online
– facilità di prenotazione
– qualità della comunicazione
Un Patient Journey chiaro e coerente riduce frizioni, aumenta fiducia e migliora la continuità del percorso di cura.
La fase zero è il momento in cui il paziente:
– cerca informazioni online su sintomi e trattamenti
– confronta professionisti e strutture
– legge recensioni e valuta l’accessibilità
Secondo i dati:
– il 73% dei cittadini cerca informazioni sanitarie online prima di consultare un medico
– il 34% utilizza le recensioni per scegliere il professionista
In questa fase contano soprattutto:
– informazioni chiare e affidabili
– presenza online strutturata
– possibilità di prenotare facilmente
👉 Se l’esperienza digitale è confusa o frammentata, il paziente abbandona prima ancora del primo contatto.
Il percorso del paziente segue 6 tappe ricorrenti, ognuna con bisogni ed emozioni specifiche:
1. Ricerca e valutazione
– informazioni online, recensioni, chiarezza
2. Primo contatto
– telefono, email, form o prenotazione online
3. Accesso e prima visita
– puntualità, accoglienza, organizzazione
4. Erogazione delle cure
– continuità, coordinamento, comunicazione
5. Follow-up e continuità
– promemoria, controlli, supporto post-visita
6. Relazione di lungo periodo
– fiducia, fidelizzazione, ritorni spontanei
👉 Ogni fase è influenzata dai touchpoint digitali e dalla qualità della comunicazione, non solo dall’aspetto clinico.
Doctful supporta il Patient Journey strutturando e centralizzando i principali touchpoint digitali, senza dipendere da memoria o processi manuali.
In particolare permette di:
– gestire appuntamenti e calendario in modo ordinato
– inviare promemoria automatici via email, SMS o WhatsApp
– centralizzare le informazioni dei pazienti in schede complete
– mantenere continuità comunicativa prima e dopo la visita
👉 Questo aiuta a:
– ridurre incertezze e mancate presentazioni
– migliorare la percezione di attenzione e professionalità
– rendere il percorso chiaro, accessibile e tracciabile
Tutto nel rispetto della privacy e del GDPR, con dati ospitati su server UE.
Doctful aiuta i professionisti a essere trovati proprio nella fase in cui il paziente cerca informazioni.
Con Doctful puoi:
– avere una landing page professionale gratuita
– offrire prenotazione online diretta
– presentare informazioni chiare, strutturate e indicizzate
– essere visibile su motori di ricerca e sistemi di intelligenza artificiale
👉 Questo risponde alle aspettative del paziente moderno, che:
– vuole informazioni semplici
– preferisce processi digitali rapidi
– sceglie strutture facili da contattare e organizzate
Il risultato è un primo contatto più fluido e una migliore esperienza già prima della visita.